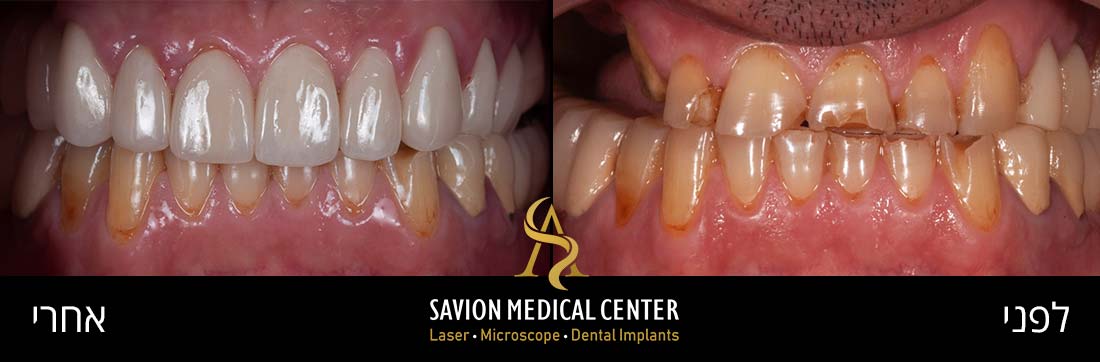
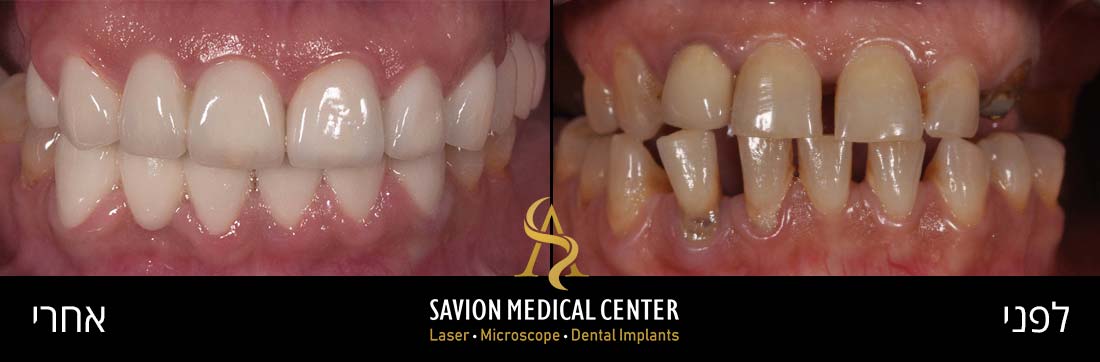
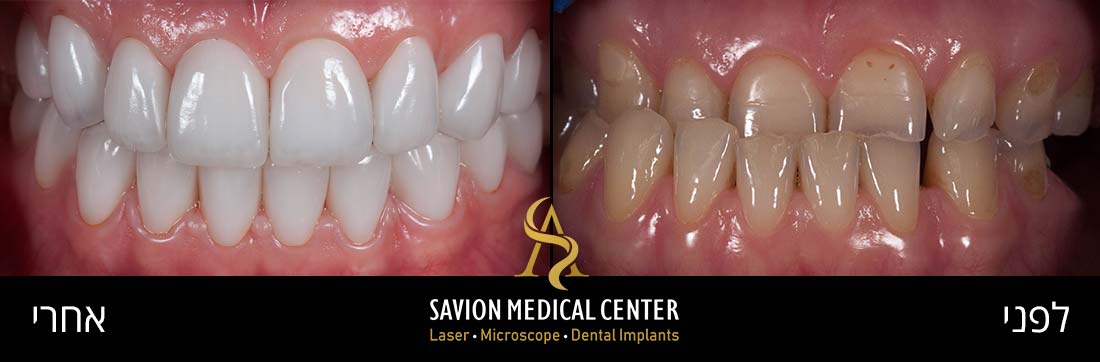
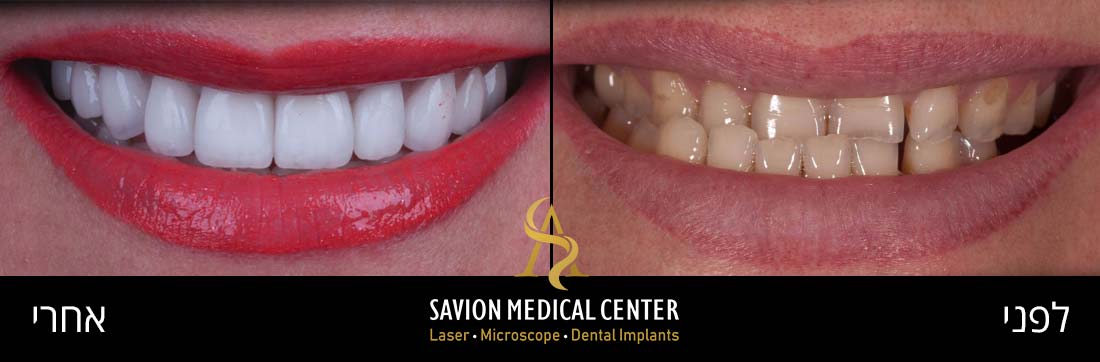
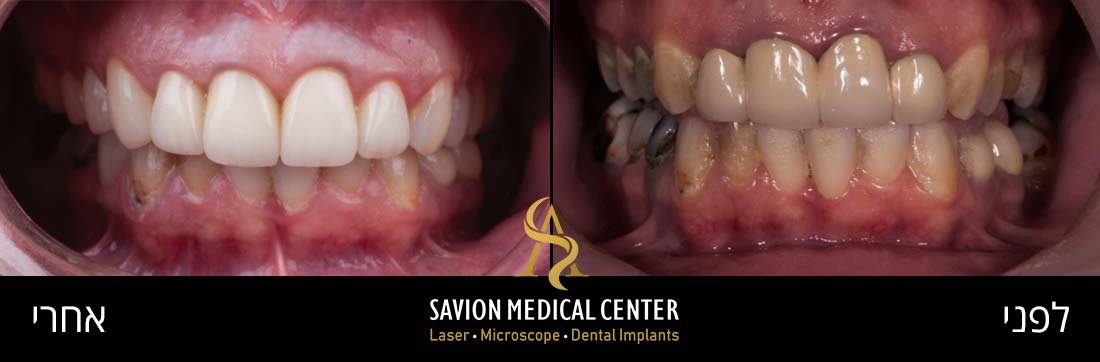
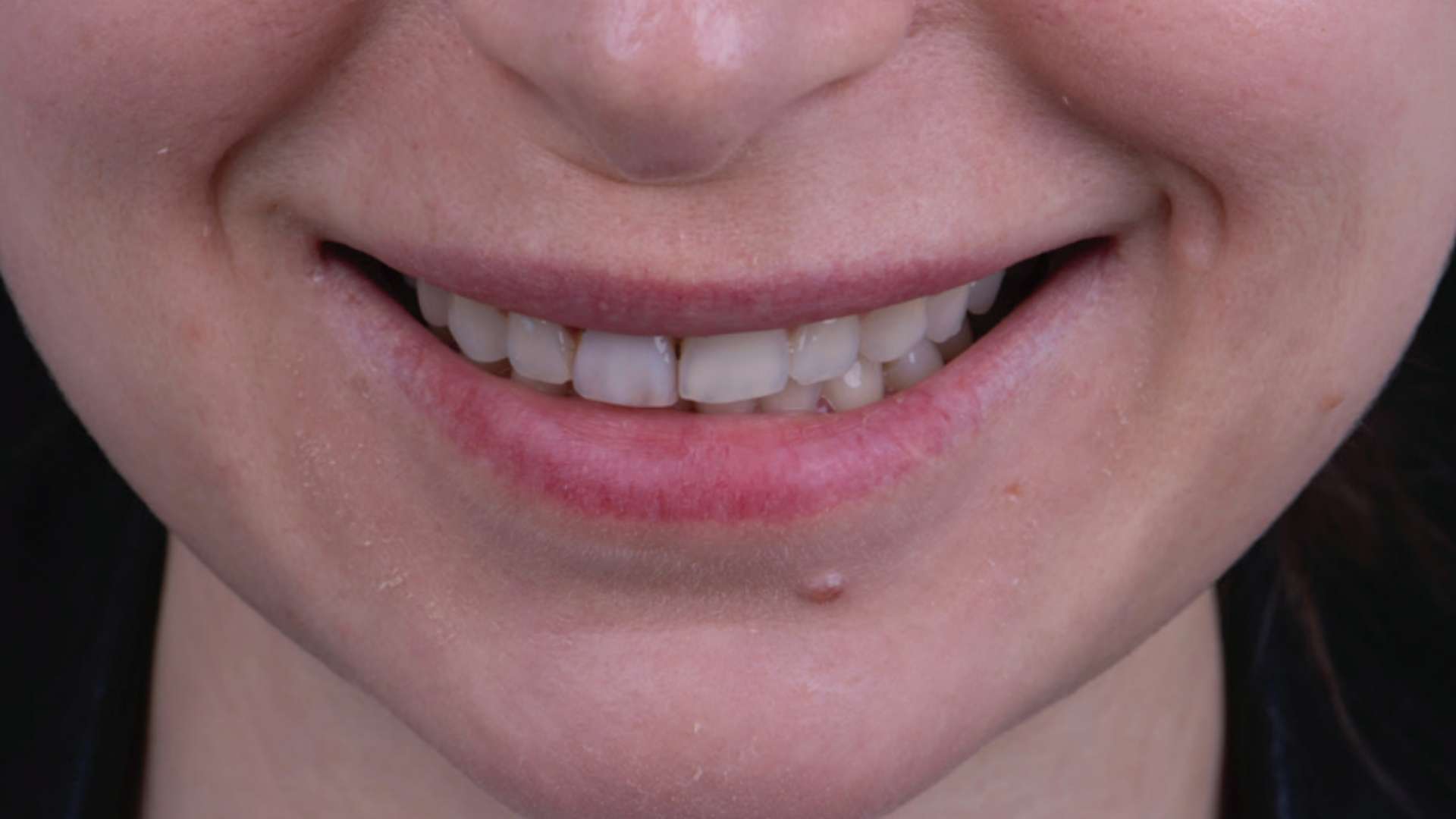
אודות כותב המאמר ד״ר אריאל סביון
ד״ר אריאל סביון רופא שיניים משנת 2007, בעל תואר M.Sc מאסטר כפול (גרמניה) עם התמחות במדעי הלייזר ומדעי האימפלנטולוגיה (שתלים דנטליים) ברפואת שיניים.
בעל דרגת MASTERSHIP ב- World Clinical Laser Institute, משמש כמנהל רפואי של תאגיד שיניים ״סביון מדיקל סנטר בע״מ.
בעלים של מועדון לימודי Master Implant שמקדמת את תחום השתלות שיניים בלייזר. חבר הנהלה במועדון לימודי Microscopic Dental Club שמקדמת את תחום המיקרוסקופיה בארץ ובעולם.
חוקר ומוביל דעה בתחום הלייזר הדנטלי והשתלות שתלים, יועץ לחברות דנטליות בינ״ל, בעל ניסיון נרחב בהרצאות בכנסים וקורסים בארץ ובעולם.

לנוחיותכם, תוכן עניינים המאפשר מעבר מהיר לאזור בכתבה >>
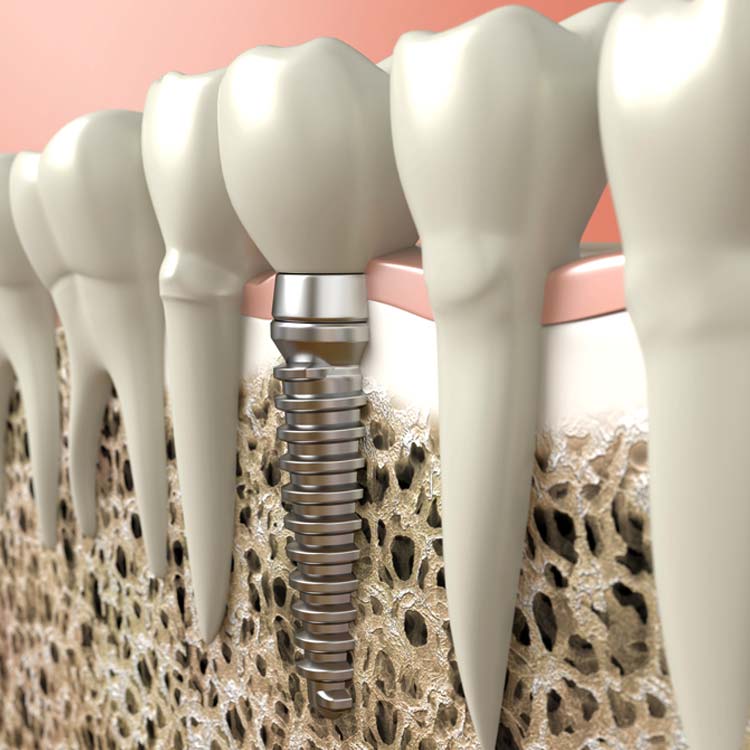
מהי השתלת עצם?
השתלת עצם היא הליך כירורגי שנועד לפתור בעיה של דלדול עצם בלסת. המטרה היא לספק בסיס יציב להשתלות שיניים עתידיות.
כאשר עוקרים שן, נוצר מצב שבו הולך לאיבוד הגירוי הטבעי הנחוץ שמתקיים בין השן לבין עצם הלסת שמתחתיה. גירוי זה נוצר באופן טבעי בעיקר על ידי לעיסת המזון וזה דבר חשוב ונדרש לשם שימור מסת העצם.
משמעות הדבר היא שאובדן של שן לרוב יוביל לירידה הדרגתית בצפיפות העצם ובנפח שלה. הפתרון של השתלת עצם מטפל בכך, באמצעות הוספת עצם או תחליף עצם ללסת. ההשתלה מעוררת התחדשות עצם וחיבור עם העצם הטבעית. זהו לרוב שלב מקדים לקראת השתלת שיניים שתבוא מאוחר יותר.
על מנת לעבור בהצלחה השתלת שיניים, השתלת עצם נדרשת כאשר עצם הלסת אינה עבה מספיק או שהיא רכה ועדינה מדי. שתלים דנטליים זקוקים מטבעם לבסיס מוצק ואיתן כמו זה שנדרש לשיניים טבעיות.
ללא עצם בכמות מספקת, שתל עלול להיכשל שכן הלסת לא תוכל להתמודד עם הכוחות והלחצים הנוצרים בזמן הלעיסה. השתלת עצם מוצלחת משפרת לאין ערוך את סיכויי השתלת השיניים ומועילה גם מבחינה אסתטית, עבור מראה הפנים הכולל (ספיגת עצם גורמת למראה מדולדל ו"קשיש" יותר של הפנים).
הסיבות לנפח עצם לא מספק לצורך השתלות שתלים.
אחת הסיבות העיקריות לירידה בנפח העצם בלסת היא ניוון טבעי (או ספיגת עצם) הקשור לגיל מבוגר. ככל שמזדקנים עצם הלסת מתחילה לאבד צפיפות ונפח. תהליך טבעי זה מואץ במידה ניכרת אם חווים אובדן של שיניים.
היעדר השיניים, כאמור, גורם לעצם הלסת לאבד את התמיכה והגירוי הנחוץ והתוצאה היא התכווצות וספיגת עצם. התהליך משפיע על מבנה הפנים, תורם למראה פנים קשיש ועייף יותר, בשילוב מראה נסוג של הלסת ורקמות סמוכות.
מחלת חניכיים היא גורם נוסף שמשפיע באורח ניכר על ירידה בנפח העצם בלסת. אם לא מטפלים בכך העצם התומכת סביב השיניים מתחילה להינזק. חיידקים ודלקת שמלווים את מחלות החניכיים שוחקים את העצם, והתוצאה היא נפח ירוד וצפיפות נמוכה. זה גורם סיכון שעלול בפני עצמו להוביל בסופו של דבר לאובדן שיניים. לכן, חשוב לשמור על היגיינת הפה שלכם בקביעות לצד ובדיקות סדירות אצל רופא השיניים.
ישנם מקרים שבהם נפח עצם קטן יהיה תוצאה ישירה של פציעה בלסת. תאונות דרכים, פציעות ספורט או חבלת פנים קשה עלולים לגרום פגיעה קשה בלסת, בעצם ובשיניים עצמן. במקרים שבהם העצם לא מחלימה היטב, הנפח והצפיפות יורדים והשתלת עצם יכולה לעזור.
במקביל, השפעות פחות נפוצות אך קיימות לנפח עצם קטן הן למשל מחלת אוסטאופורוזיס שמשפיעה על צפיפות העצם בגוף כולו וכן תופעות לוואי של טיפולים מסוימים כגון הקרנות.
תסמינים שמעידים על הצורך בהשתלת עצם לפני התקנת שתלים דנטליים.
אלה כמה מהסימנים שמעידים על צורך בהשתלת עצם, על מנת לתת בסיס טוב להשתלת שיניים:
- אובדן שיניים – אחד התסמינים המשמעותיים ביותר הוא אובדן שיניים. לאחר עקירה או אובדן שן מכל סיבה, עצם הלסת באזור הפגוע מתחילה בתהליך ספיגה והתמעטות. זה מאופיין במראה מדולדל, לסת שקיעה ופנים שמוטות.
- שיניים רופפות ולא יציבות – תסמין נוסף הוא שיניים רופפות או ניידות (מתנדנדות). זה מרמז על כך שמבנה העצם הטבעי אינו מספק תמיכה כראוי. מצב זה, עשוי ללוות מחלת חניכיים מתקדמת שמצריכה טיפול בפני עצמה.
- שינויים במבנה ובאסתטיקה של הפנים – שינויים במיוחד באזור סביב הפה והלסת, יכולים לרמז שישנו צורך בהשתלת עצם. ככל שצפיפות העצם פוחתת הפנים מקבלות מאפיינים מבוגרים. זה בולט במיוחד באזור התחתון של הפנים, כאשר את המבנה והצורה היציבים מחליפה תצורה שקועה ומבנה מדולדל.
- תותבות נשלפות – מי שחש חוסר שביעות רצון משיניים תותבות או אי נוחות הכרוכה בשימוש בהן. כאשר עצם הלסת נספגת לאחר תקופת שימוש בשיניים תותבות, הן כבר לא יושבות במקומן בצורה נוחה. ההתרופפות של יציבות סט השיניים התותבות מצביעה על אובדן עצם שעשוי להיפתר על ידי השתלת עצם.
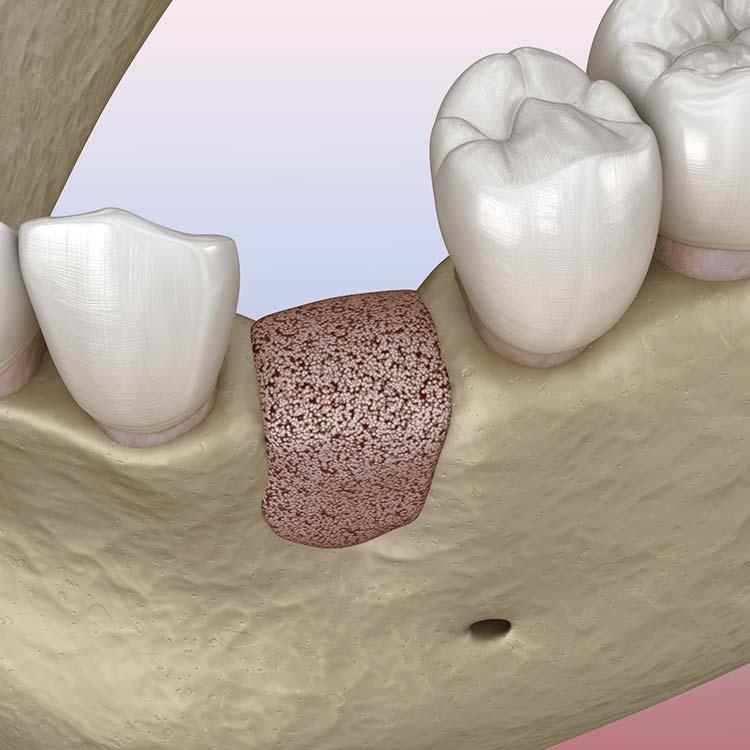
אילו שיטות קיימות להשתלת עצם בלסת?
ישנן מספר שיטות של השתלת עצם בלסת, כל אחת עם המאפיינים והיתרונות הייחודיים שלה. אלה עיקרי הדברים:
סוג זה של השתלה מתבסס על עצם שמקורה בגופו של המטופל עצמו. העצם העצמית יכולה להילקח מחלק של אזור הרמוס (אזור שן בינה תחתונה), שיטה זו מתאימה למטופלים הזקוקים לכמות משמעותית של עצם לצורך שחזור לסתות במנח אופקי ואנכי ונמצאים במצב בריאותי טוב.
היתרון העיקרי של שיטה זו, הוא שיעור ההצלחה הגבוה (דרושה מיומנות רופא), חיסכון בעלות חומרים, זמן איחוי מהיר יותר, בניית עצם עצמית מדממת, וסיכוי נמוך לדחיית הרקמה המושתלת.
יתרונות: זירוז משמעותי של תהליך יישור השיניים, הפחתת אי נוחות וכאבים לעומת השיטות המסורתיות,
צריך פחות ביקורי מעקב אצל רופא השיניים.
חסרונות: סיכוי לכוויות או לגירוי מקומי, במידה והאורתודנט איננו מיומן בטיפולי לייזר.
בשיטה זו נעשה שימוש בתורם זר. שיטה זו מתאימה לאנשים הזקוקים להשתלת עצם, אך מסיבה בריאותית לא מומלץ להם לעבור ניתוח נוסף לשם קבלת רקמה עצמית להשתלה.
עשוי להתאים גם במקרים בהם יש צורך בכמות עצם לא גדולה. היתרון העיקרי הוא שאין צורך לקצור מהמטופל לצורך השגת עצם להשתלה, ניתן להשתמש בכמות לא מוגבלת של עצם.
זמן איחוי של העצם ארוכה יותר, ישנה חשיבות לסטריליות של עצם ולבנק הרקמות. ישנה התכווצות של נפח עצם במהלך הריפוי, מגיע בגרגירים או בפלטות עצם.
שתלי עצם סינתטיים משתמשים בחומרים שמותאמים להשתלבות עם רקמה ביולוגית טבעית. היתרון העיקרי של שתלים סינתטיים הוא שהם זמינים, אינם דורשים טיפול כירורגי מקדים, ואין סיכון של קבלת רקמה פגועה.
יש לציין כי שיעור הצלחת האיחוי עם העצם הטבעית קטן יותר בהשוואה לשיטות הוותיקות שתיארנו קודם לכן.
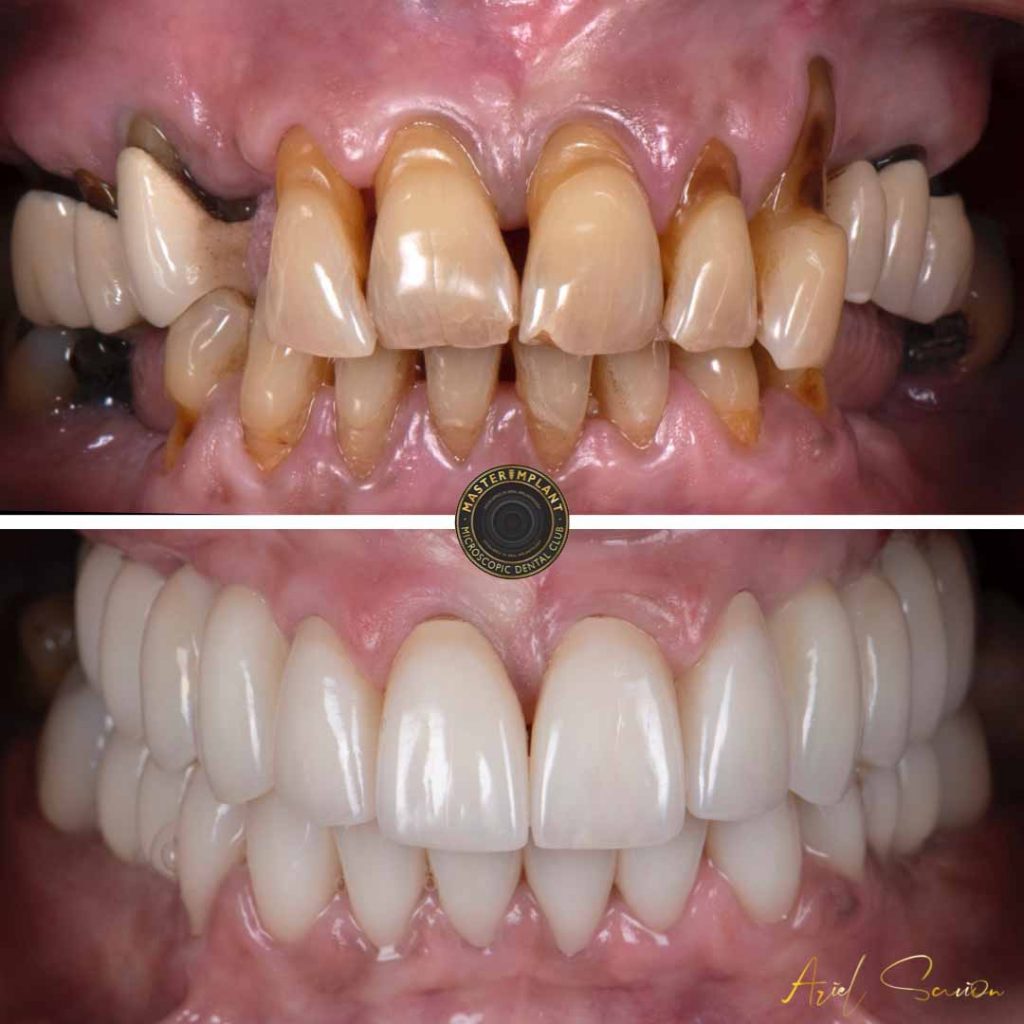
השתלת עצם והרמת סינוס בגישה מיקרוסקופית
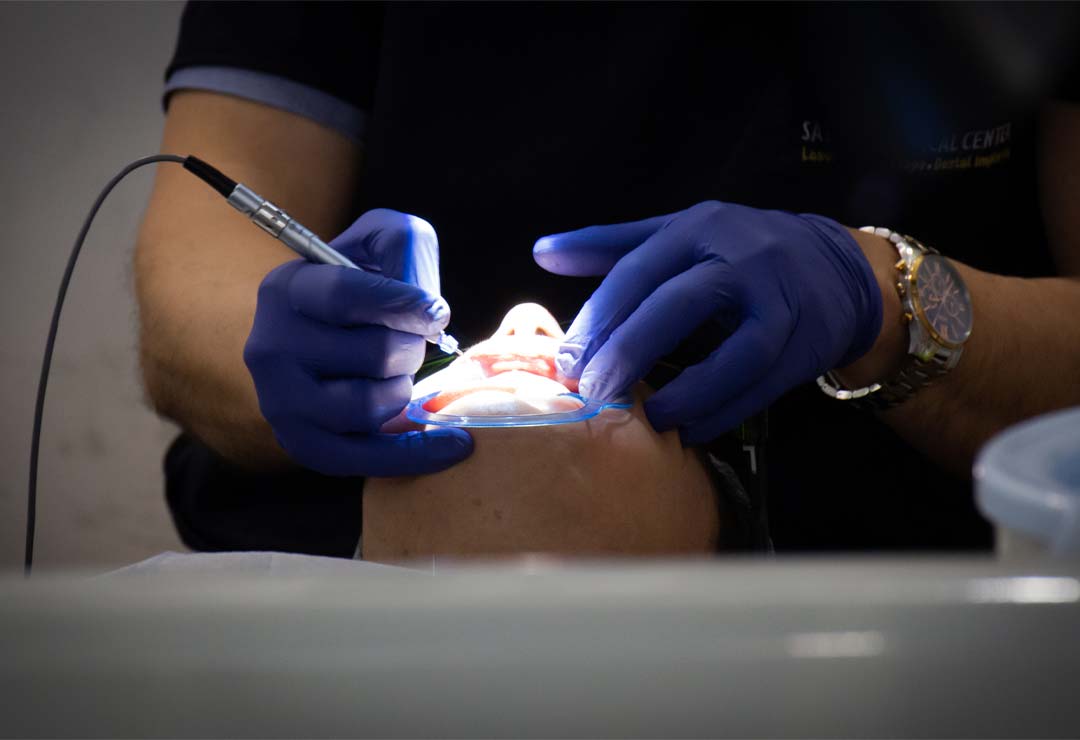
הרמת סינוס משמשת בעיקר בלסת העליונה, כאשר אין מספיק גובה עצם באזורים של השיניים הטוחנות ובסמוך, עקב התרחבות הסינוסים. הגישה המיקרוסקופית להרמת סינוס מהווה התקדמות משמעותית בהליך הטיפולי. כחלק מהטיפול יתבצע צילום או הדמיה של אזור הסינוס. זה מאפשר דייקנות ושימוש בגישה זעיר פולשנית.
באמצעות המיקרוסקופ ניתן להיכנס דרך פתח קטן ומדויק כדי לגשת לרצפת הסינוס. מיקרוסקופים ומכשור אנדוסקופי מאפשרים למנתח לקבל נקודת מבט מפורטת של האזור המטופל. על כן, פעולה כזאת מקטינה מאוד את הסיכון לפגיעה בקרום הסינוס. בטיפול עצמו, מרימים את קרום הסינוס ובחלל שמתחתיו משתילים את העצם.
השיטה המיקרוסקופית לא רק מדויקת במיוחד אלא גם מפחיתה את הסיכוי לסיבוכים לאחר מכן. כמו כן זה משפר את סיכויי ההצלחה של ההשתלה הדנטלית שתתבצע בהמשך.
השתלת עצם שלב אחרי שלב
ניתן לתאר את השתלת העצם בכמה שלבים עיקריים:
- בדיקה מקיפה של מצב הפה ובריאות הפה של המטופל, בדגש על האזור הספציפי שבו יש צורך בהשתלת עצם. צילומי רנטגן או CBCT מאפשרים לבדוק היטב את איכות העצם וכמות העצם. הרופא בשיתוף המטופל מחליט על סוג הליך השתלת העצם המתאים.
- קצירת העצם, אם זו השתלה ממקור עצמי. כמות העצם הנלקחת תלויה בכמות הדרושה להליך ההשתלה.
- השלב הבא הוא ההשתלה עצמה. ההשתלה נעשית בהרדמה, המנתח מבצע חתך בחניכיים כדי לחשוף את האזור שבו ישנו אובדן עצם. חומר העצם להשתלה מונח במקום. ישנן שיטות שבהן משלבים שימוש בקרום מעטפת לשם הגנה על השתל וזירוז התחדשות העצם.
- השלב החשוב הבא הוא ריפוי האזור המושתל. בשלב הזה נוצר חיבור בין השתל לבין עצם הלסת של המטופל, בתהליך שאורך עד מספר חודשים. שלב זה הוא החשוב ביותר ויש להקפיד על הוראות הרופא בזמן ההחלמה, כולל הגעה לביקורת.
תופעות לוואי וסיכונים
אחד הסיכונים המרכזיים הקשורים להשתלת עצם הוא הסיכוי לזיהום. תסמינים של זיהום הם למשל כאב עז, נפיחות, אדמומיות, עליה בחום. זיהומים לרוב מטופלים באנטיביוטיקה באופן משביע רצון, אבל הם עלולים לעכב את תהליך הריפוי.
בנוסף במהלך תהליך ההשתלה, אם האתר המושתל מצוי סמוך לעצבים של הלסת התחתונה, קיים סיכון לפגיעה עצבית. זה יכול לגרום לחוסר תחושה או עקצוץ באזור החניכיים, בשפתיים, בסנטר או סמוך לשיניים. תופעה כזאת בדרך כלל זמנית, במקרים נדירים יכול להשפיע לאורך זמן.
תופעת לוואי נוספת היא חוסר איחוי מספק עם העצם הקיימת. כמו כן כאשר ההשתלה נעשית בלסת העליונה, בסמוך לחללי הסינוס, קיים סיכון לסינוסיטיס.
האם השתלת עצם נעשית בהרדמה?
הליך השתלת העצם מבוצע בדרך כלל בהרדמה במהלך הניתוח. סוג ההרדמה יהיה בהתאם להיקף ההשתלה הדרושה ולפי מצב בריאותו והעדפותיו של המטופל.
הרדמה מקומית מתאימה להליכי השתלה קטנים יחסית. מדובר בהרדמת האזור בו יבוצע הניתוח, המטופל נשאר ער אך לא ירגיש כאב באזור ההשתלה.
בהליכי ניתוח גדולים יותר, בהשתלות עצם גדולות או כאשר יש צורך במספר נקודות השתלה, נהוג להשתמש בהרדמה כללית או טשטוש. הרדמה כללית במהלך ההליך מבטיחה שהמטופל לא ירגיש כאב ואילו טשטוש איננו מרדים לגמרי אך נועד להרגעה.
הטשטוש יכול להיות קל או עמוק, זהו מצב דמוי שינה אך לא הירדמות מוחלטת. הרופא יסביר לכם לפני הטיפול איזו הרדמה תוכל להתאים ויש משמעות גם להעדפה שלכם.
האם השתלת עצם כואבת ואיך טיפול בלייזר רך יכול להועיל?
שאלת הכאב מטרידה ללא ספק מטופלים רבים. נוכל לומר על כך כמה דברים, אך יש להביא בחשבון כי סף הסבילות לכאב מאוד אינדיבידואלי.
במהלך ביצוע השתלת העצם, המטופלים לרוב אינם חשים כאב עקב ההרדמה. כפי שצוין קודם לכן, סוג ההרדמה בה נעשה שימוש (מקומית, טשטוש או הרדמה כללית) נבחר בכל מקרה לגופו. לגבי כאבים צפויים לאחר ההשתלה, זה טבעי לחוות מידה מסוימת של אי נוחות או כאב עם התפוגגות ההרדמה.
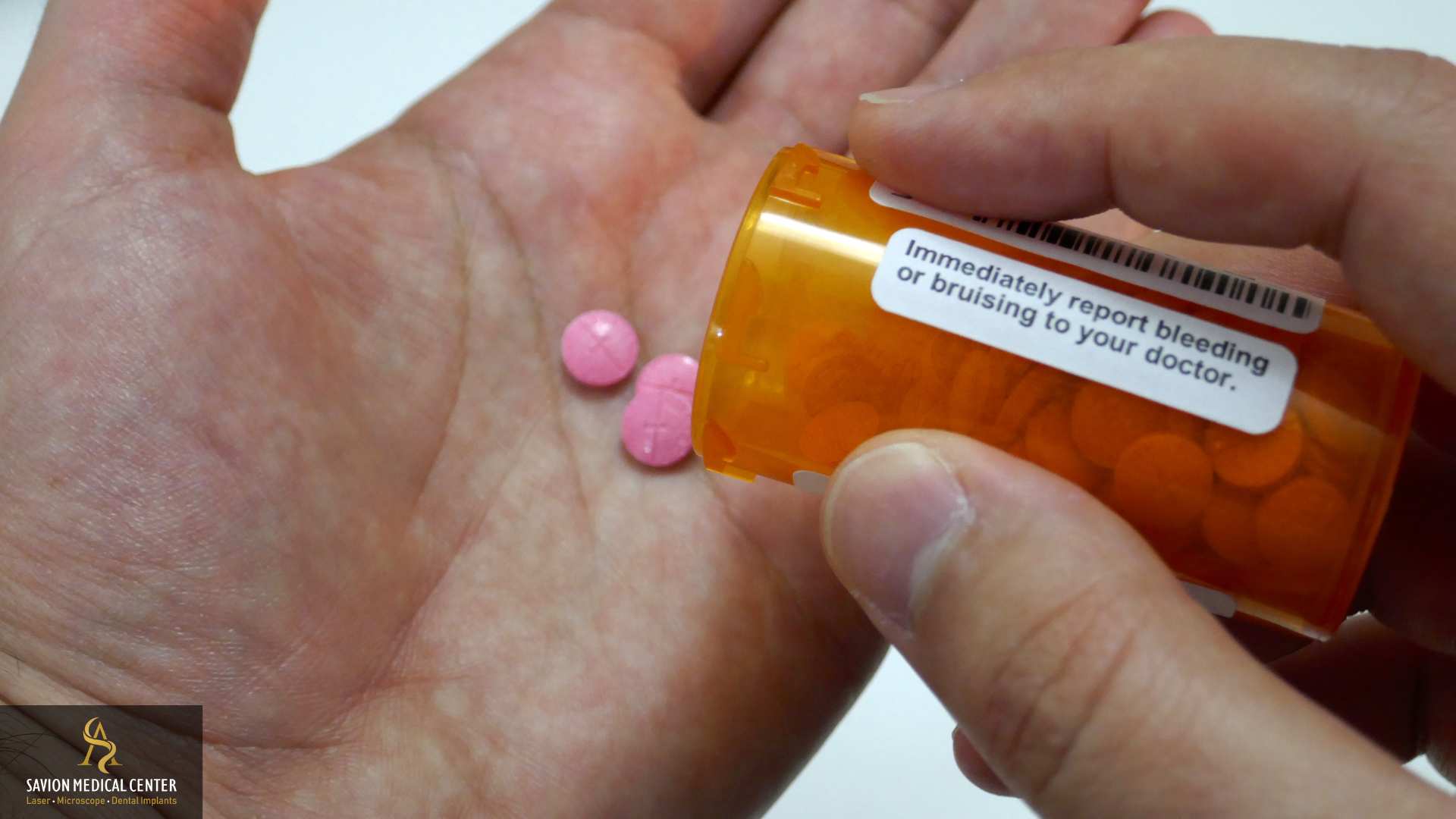
רמת הכאב תלויה במטופל עצמו וכן באופי ההליך ובמקצועיות הרופא. מקובל להשתמש במשככי כאבים כפי שימליץ הרופא וניתן להרגיע את האזור באמצעות קירור מקומי עם קרח.
טיפול בלייזר קר, שנקרא גם לייזר ברמה נמוכה (LLLT) או לייזר רך, נחשב לטיפול באור המתאים לשלל מצבים רפואיים, לרבות בטיפולי שיניים. יעילותו של הטיפול מבוססת על יכולתו לחדור דרך העור והרקמות הרכות, מבלי לגרום לנזקים.
אנרגיית האור נספגת בתאי המטרה, באופן שמסייע לתפקוד ברמה התאית, תיקון רקמות, שיכוך כאבים והפחתת דלקת. אור לייזר בעוצמה נמוכה מיושם באזורים שבהם רוצים לעודד ריפוי, להפחית תהליכי דלקת ולא פחות חשוב – להקל על כאבים מבלי לגרום נזק לרקמות.
בטיפולי שיניים ובפרט בהשתלת עצם בלסת, לטיפול בלייזר קר תפקיד חשוב בשיפור תהליך הריפוי כבר מהטווח הקצר. הלייזר מעודד את התחדשות העצם וכן מעלה את אחוזי ההצלחה של השתלה.
טיפול בלייזר קר נחשב לבטיחותי מאוד, בפרט כאשר מבוצע על ידי רופא שיניים מיומן, שמאחוריו הכשרה מקיפה בטיפולי לייזר מסוג זה וכן ניסיון קליני עשיר.
היתרונות של טיפול שיניים בלייזר קר בהשתלת עצם כוללים למשל:
- עידוד ריפוי התאים בעצם וברקמות הסובבות אותה, תוך שיפור תהליכי הריפוי הטבעיים של הגוף. כתוצאה מכך, ניתן לראות זמני התאוששות מהירים יותר לאחר השתלת עצם.
- הפחתת תהליכי דלקת באזור הטיפול. התוצאה היא מניעת סיבוכים והפחתת כאבים.
- הלייזר מעודד שחרור אנדורפינים, התורמים להפחתת הרגישות העצבית באזור המטופל. זאת אומר שסוג זה של טיפול בלייזר מפחית אי נוחות וכאב, ללא צורך בתרופות או בהסתפקות במינון הרבה יותר נמוך.
- טיפול בלייזר קר נמצא כמעורר את פעילות התאים האחראים על תהליכי בניית עצמות בגוף. המשמעות היא שהטיפול יכול להוביל להתחדשות עצם טובה יותר, מהר יותר.
- שיפור בזרימת הדם באזור ההשתלה והטיפול, מעודד תהליכי שיקום, ריפוי והתחדשות התורמים להצלחת השתלת העצם.
- לטיפול בלייזר יתרון נוסף, של חיטוי. כך, יוצרים את התנאים להפחתת סיכוני זיהום ושיפור בריאות המטופלים ומניעת השפעות לוואי לא רצויות.

מתי אחזור לשגרה?
ההחלמה לאחר השתלת עצם והחזרה לשגרה תלויים באופי הניתוח, גיל המנותח וגורמים נוספים. באופן כללי ניתן לומר שבימים הסמוכים לאחר השתלת העצם ישנה נפיחות, שטפי דם מקומיים ואי נוחות כללית.
תקופת החלמה ראשונית מחייבת מנוחה, כדאי להימנע מפעילות מאומצת כדי לזרז את הריפוי. רוב המטופלים מתחילים להרגיש טוב יותר בתוך כמה ימים עד שבוע. יש להימנע מאכילת מזונות קשים, חריפים או חמים ועדיף מזון רך.
לגבי חזרה לשגרה והתאוששות בהמשך, יש להביא בחשבון את הריפוי הטבעי בין העצם לבין השתל. האיחוי המלא שנקרא כאמור אוסאואינטגרציה, נמשך מטבעו כמספר חודשים.
זמן ההחלמה הנדרש תלוי בכמות העצם המושתלת, אופי הניתוח והקפדה על הוראות הרופא. יש לציין כי לאורך תקופה זו אין צורך במנוחה מלאה ואפשר לחזור לשגרה הרגילה שלכם.
יחד עם זאת, נדרש להגיע לפגישות מעקב עם הרופא. לאחר שתהליך האוסאואינטגרציה מסתיים, אפשר להמשיך את הטיפול של ההשתלה הדנטלית.
כיצד להתכונן לניתוח השתלת עצם בפה?

עומדים לעבור השתלת עצם? כדאי להביא בחשבון כמה דגשים בתור הכנה לניתוח.
- להבין את ההליך – רצוי להגיע לניתוח כאשר אתם מבינים ויודעים בדיוק מה הולך לקרות, מהי שיטת הטיפול ומהן המלצות הרופא. דברו בהרחבה המנתח ורופא השיניים שלכם. במהלך ההתייעצות אל תהססו לשאול כל דבר שחשוב לכם לגבי ההליך, אורך הניתוח, איך תתבצע ההתאוששות וכל מה שיקנה לכם הרגשת ביטחון שנובעת מידע והבנה.
- לוודא שהרופא מכיר אתכם לעומק מבחינה רפואית – שתפו פעולה באופן פעיל ומלא עם הרופא. ספקו את כל המידע לגבי העבר הרפואי שלכם. ספרו האם אתם לוקחים תרופה מסוימת, האם אתם אלרגיים לתרופות או שעברתם ניתוחים קודמים. שתפו פעולה במהלך הבדיקה הגופנית שנועדה לבדוק הכשירות שלכם לעבור ניתוח. לקראת הניתוח תצטרכו לעבור סדרת צילומים על מנת לבדוק את מצב הלסת, אזור הסינוסים וכדומה. אם יש ברשותכם צילומים קודמים, אפשר להביא אותם לרופא.
- חשוב לוודא שהרופא יודע היטב אם אתם משתמשים בתרופות, בדגש על תרופות שאחראיות על דילול דם. יתכן שתתבקשו להחליף תרופות או לחדול מנטילת תרופות מסוימות זמן מה לפני הניתוח. חשוב לציין כי גם תוספי תזונה מסוימים עלולים להשפיע על הדם ולכן יש לדווח על כך לרופא מבעוד מועד. ישנם תוספים או צמחי מרפא שיכולים להשפיע על רמת דימום ותהליכי ריפוי והרופא ינחה אתכם אם יש להפסיק ליטול אותם לזמן מה.
- לקראת הניתוח רצוי מאוד להפסיק לעשן. אם זה לא אפשרי, נסו להפחית ככל האפשר את כמות הסיגריות. עישון ידוע כבעל השפעה ניכרת על ההחלמה. הוא יכול להקטין את סיכויי ההצלחה בהשתלת עצם והשתלה דנטלית גם יחד. כמו כן השתדלו לנוח היטב ולשתף את הרופא בכל דאגה שיש לכם כדי שתהיו רגועים ככל שניתן.
- סידורים נוספים ליום הניתוח שכדאי להיערך אליהם מראש כוללים אמצעי תחבורה. אם אתם מקבלים טשטוש או הרדמה, אסור לנהוג ויש לדאוג להסעה. כמו כן כדאי להגיע למרפאה בלבוש נוח.
- ארגנו מראש את הבית, כך שיהיה מסודר באופן שלא תצטרכו להתאמץ ולסדר אותו לאחר הניתוח והשיבה הביתה. סביבה נוחה, רגועה ומסבירת פנים למנוחה והתאוששות תועיל מאוד מבחינה פיזית ורגשית.
- הקפידו לוודא שאתם מבינים היטב את הוראות הרופא, לפני שאתם משתחררים הביתה. בפרט וודאו מתי תוכלו לחזור לאכול רגיל, מה כדאי לאכול בזמן ההחלמה וממה להימנע, איך לנקות את הפה בזמן ההחלמה, מתי יש להגיע למעקב אצל הרופא וכדומה.
- שמרו בהישג יד את הטלפון של המרפאה. היו מוכנים להתקשר עם המרפאה במידה ואתם חשים תסמינים לא צפויים לאחר הניתוח או במידה ואתם חשים שלא בטוב.
- השתדלו להגיע לניתוח כשאתם רגועים. במידת הצורך תוכלו להקשיב לפני כן למוזיקה רגועה, לנסות נשימות עמוקות או צאו להליכה קלה.
לכל שאלה נוספת, מוזמנים לפנות למרפאת סביון מדיקל סנטר.
סוגי תחליפי עצם ברפואת שיניים
Autogenous Bone Block – עצם ממקור עצמי של המטופל
תחליף עצם ממקור עצמי מתאים את עצמו למשטח לא רגולארי, ומאפשר לכלי דם להתפתח במהירות בין גרגירי עצם הטבעית. לעצם עצמית של המטופל ישנם שלושה מאפיינים מאוד חשובים כדלקמן:
- osteoconductive – מספק פיגום (scaffold) בשלב של בניית עצם, ושחלוף לעצם עצמית.
- Osteogenic – מכיל תאים מזינכימאליים.
- Osteoinductive – מכיל פקטורי גדילה, ויוצר תאי עצם חדשים.
- BMP – bone morphogenic protein – פרוטאין שנמצא בעצם עצמית ותורם לבניית עצם.
- אאוגמנטציה ורטיקלית/אנכית מעל 4 מ״מ יכולה להיות מושגת רק באמצעות תחליף עצם עצמית של המטופל בגלל המאפיינים שלו בשחרור פקטורי גדילה ופרוטאינים התורמים ליצירה של עצם חדשה.
Allografts
תחליף עצם מגופות/ גוויה של בני אדם. גרגירי עצם יכולים להיות עם מינרלים או בלי מנירלים, תלוי בסוג ייצור.
Mineralized cancelous bone allograft – MCBA
- עצם מינרלית ספוגית בעלת נקבובביות.
- תחליף עצם היינו osteoconductive יעיל בגלל המבנה הנקבובי הגבוה ששומר על הנפח באזור המושתל.
- שימוש בגרגירי עצם קורטיקלית מינרלית בלבד תשמש כשומר מקום באזור ההשתלה עד יצירת עצם חדשה, עצם צפופה יותר, ללא נקבוביות.
- שילוב של גרגירי עצם מינרלית המורכבת מעצם קורטיקלית (מעטפת - צפופה) ועצם קנצלוטית (ספוגית – יש בעצם נקבוביות) נותנת נפח טוב יותר באזור המושתל ומשמשת לפיגום יעיל יותר -אוסטאוקונדקטיב.
DFDBA – demineralized freeze - dried bone allograft
- Demineralized freezed- dried bone - DFDB - עצם לא מינרלית ממקור גוויה /גופה. אוסטאוקונדקטיב (פיגום) מוגבל ונספג מהר יותר.
- במחקר שהשוואו בין עצם לא מינרלית לבין עצם עצמית באאוגמנטציה ורטיקלית -אנכית, המסקנה היא שבניית עצם לא מינרלית נבנתה עד 3 מ״מ לגובה לעומת 5 מ״מ של עצם עצמית שנקצרה מהמטופל. זה מוכיח שתחליף עצם לא מינרלי לא הבחירה הכי טובה באאוגמנטציה אנכית בגלל שהוא לא יציב.
- קומבינציה של עצם עצמית בשילוב של תחליף גרגירי עצם לא מינרלית מעורבב יחס של 1/1 (צפופה +ספוגית) התוצאה היא שניתן היה להשיג עד 4.7 מ״מ עצם באאוגמנטציה אנכית.
- באחד המחקרים, בוצעה השוואה באאוגמנטציה ורטיקלית (השתלת עצם אנכית) בשילוב של ממברנה לא נספגת. במחקר הוצגו שלוש שיטות של רגנרציה (חידוש עצם), השיטה הראשונה, הנחת קריש דם עצמי בשילוב של ממברנה לא נספגת, השיטה שנייה, אאוגמנטציה של תחליף עצם מגוויה של אדם אחר נטולת מנירלים בשילוב של ממברנה לא נספגת, השיטה והשלישית, תחליף עצם בצורת גרגירים של קצירת עצם עצמית מהמטופל עצמו בשילוב של ממברנה לא נספגת. התוצאות במחקר היו שבביצוע אאוגמנטציה ורטיקלית/אנכית מעל 4 מ״מ ניתן להשיג רק באמצעות גרגירי עצם עצמית בשילוב של ממברנה לא נספגת. אחוזי הצלחה היו 97.5%.
- ממברנה לא נספגת הייתה מסוג של ממברנת טפלון מחוזקת טיטניום e – PTFE והציגו גם סיבוכים של חשיפת הממברנה מעל רקמה רכה. המסקנה היא שעל מנת להגדיל את סיכוי הצלחה באאוגמנטציה ורטיקלית יש צורך בממברנה יציבה. וממברנה לא יציבה תפקידה יהיה לצורך כיסוי בלבד ולא תשמש כממברנת מחסום.
Anorganic bovine- derived bone mineral – ABBM
- גרגירי עצם ממקור פרה הם סטריליים ונטולי מנירלים. תחליף עצם ממקור פרה לא מהווה סטנדרט זהב כתחליף עצם, אך יחד עם זאת, הוא osteoconductive ומהווה פיגום מצויין לבנייה של עצם ומשתלב ביצירה של עצם חדשה.
- נספג לאט תוך שמירה על נפח של השתלת עצם. תחליף עצם ממקור פרה שומר על הסטרוקטורה הטבעית של האזור המושתל עד היצירה של העצם החדשה. יש לו מגע טוב עם קריש דם והגרגירים מאפשרים לתאים ולכלי דם להתפתח בין הגרגירים. זמן בנייה של העצם היינה 9 חודשים בגלל הספיגה האיטית של העצם ובניית עצם חדשה.
- מחקר שהשוואה בין השתלת עצם עצמית מעורבב בגרגירי עצם ממקור פרה לבין השתלת גרגירי עצם ממקור פרה בלבד, לא נראו הבדלים לאחר 9 חודשים של המתנה.
- ערבוב של עצם עצמית וגרגירי עצם ממקור פרה ביחס של 1/1 בשילוב של ממברנת טפלון מחוזקת טיטיניום לאחר המתנה בין 6-9 חודשים נוצרה עצם של 3 מ״מ באאוגמנטציה ורטיקלית/אנכית. בחתכים היסטולוגיים נצפתה עצם חדשה בגלל שחרור של פקטורי גדילה ופרוטאינים מגרגירי עצם עצמית. בערבוב עצם באאוגמנטציה אוריזונטלית/אופקית נוצרה עצם בעובי של 5.5 מ״מ.
Synthetic bone graft material
- העצם הסינטטית עדיין ללא מבנה אנטומי כמו של העצם הטבעית, נקודת מגע שלו שטוח לעומת עצם טבעית הגורם לפחות רטיבות ומגע עם הדם. לא מומלץ להשתמש בתחליף עצם סינטטית באאוגמנטציה אנכית ו/או אופקית.
- עצם סינטטית מורכבת מ - beta -tricalcium phosphate -TCP
- hydroxyapatite – HA
לסיכום – לאחר בחינת כל תחליפי עצם עדיין עצם ממקור עצמי היינו סטנדרט זהב, והתחליף עצם הכי יעיל בביצוע אאוגמנטציות. תחליף עצם ממקור פרה מתועד היטב בספרות הרפואית ושילוב של גרגירי עצם עצמית ותחליף עצם ממקור פרה ביחס של 1/1 סטנדרט שנוצר לאחרונה בביצוע שחזור של עצם ספוגה בלסתות.
שאלות נפוצות:
השתלת עצם היא הליך כירורגי שמטרתו לשחזר או להוסיף נפח עצם בלסת, לרוב לפני התקנת שתלים דנטליים, במקרים בהם ישנו דלדול עצם משמעותי.
הסיכונים כוללים זיהום, דימום, דחייה של השתל, ונפיחות זמנית באזור ההשתלה. מומלץ לבחור ברופא מיומן כדי להפחית את הסיכונים.
ההליך מבוצע בהרדמה מקומית ולכן אינו כואב במהלך הטיפול עצמו. לאחר ההשתלה, ייתכן כאב קל ונפיחות שייעלמו לאחר מספר ימים.
זמן ההחלמה משתנה בהתאם למורכבות המקרה, אך לרוב נמשך בין 3 ל-6 חודשים עד לקליטת העצם המלאה והכנה לשתלים.
לפני ההשתלה יש לבצע בדיקות הדמיה ולהתייעץ עם רופא לגבי ההליך המתאים ביותר למצבכם.